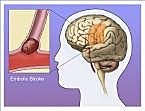
職業性循環系統疾病,包括職業性心血管疾病與腦血管疾病,認定的條件是在工作後48 小時發病,發病前有過度之工作壓力或是過度之工作時間負荷,包括加班、輪班、出差、時差等極度因素。 勞工在職場一旦發生中風,「中風搶救黃金3小時」內送醫急救相當重要,以台灣地區腦中風的死亡率為十萬分之五十五推估,每年約有將近一萬三千人死於中風,而36歲以上人口的發生率約為千分之三,每年的中風新發生數約為三萬人,這也關係著一萬七千人(許多為勞工) 可否得到妥適醫治、康復減少殘障,以及後續重返職場之機會。
台大醫院自2002年11月至2006年12月,共1178位急性腦中風病患於腦中風中心加護病房治療,排除蜘蛛膜下腔出血與到院時間超過12小時,共850位納入分析:男性58%,平均年齡為65.3+14.4歲,60%為腦梗塞,40%為腦出血,平均加護病房住院日數為9.4+8.8日,初入院的平均NIHSS(美國國家衛生研究院中風良表)為17.7+9.6分。在特殊治療方面,有8%接受神經外科手術、33%使用呼吸器、14%的腦梗塞患者接受血栓溶解治療、65%可於入院後48小時內接受復健照會。併發症方面包括呼吸道感染(50%)、尿路感染(30%)、呼吸衰竭(27%)、消化道出血(13%)、癲癇(6%)、急性冠心症(2%)、下肢深部靜脈栓塞(1%)。中風後3個月,17%死亡,21%於安養或呼吸照護機構,62%則回家。出院時的狀況,16%死亡,50%為神經功能較差(modified Rankin scale >2或Barthel index(巴氏量表) <80),34%為神經功能良好。年齡、曾中風、NIHSS、需呼吸器輔助、與中風型態會明顯影響腦中風預後(中風後3個月死亡與生活依賴)。
職業醫學服務之醫療人員協助在職場中對可能發生中風之高危險群(有高血壓、糖尿病、高血脂、肥胖、抽菸等中風之危險因子者) 進行衛生教育、預防、篩檢工作;以及對因為中風而導致日常生活、工作失能者,協助該員工獲得完整之健康照護與後續工作上之調整等協助是需要的。
近日台大醫院與台北榮總合作研究更發現,腦中風或短暫腦缺血的病患,只要30秒的心磁圖檢查,即可發現同時患有無症狀的心肌缺血病變者 (此類病人約兩成),準確率則達8成以上,有助於及早採取治療對策。
部分資訊引自 台灣腦中風學會
![]()